Síndrome da Pele Escaldada Estafilocócica
A síndrome da pele escaldada estafilocócica, também conhecida como doença de Ritter e necrólise epidérmica estafilocócica, é uma condição mediada por uma toxina causada pelo Staphylococcus aureus. A toxina esfoliativa produzida dissemina-se e cliva a desmogleína 1 na epiderme, causando separação e descolamento da pele. Esta síndrome afeta mais comummente crianças pequenas. Os sintomas prodrómicos precedem um eritema cutâneo difuso, sensibilidade, formação de bolhas e descamação superficial. As mucosas são poupadas. O diagnóstico é clínico e pode ser confirmado com cultura (visando possíveis locais de infeção primária) e biópsia. No entanto, a cultura de bolhas não é útil. Devem ser iniciados antibióticos e cuidados de suporte assim que houver suspeita do diagnóstico.
Descrição Geral
Epidemiologia
- É primariamente uma doença de crianças
- Incidência (nos Estados Unidos):
- 8 casos por 1 milhão de crianças
- 1 caso por 1 milhão de adultos
- Demografia:
- A maioria dos pacientes tem < 5 anos.
- Raro em adultos
- Os dados sobre a predominância de sexo são inconsistentes (os estudos epidemiológicos são contraditórios)
- Mortalidade:
- 1%–5% em crianças
- 50%–60% em adultos
Etiologia
- Microorganismo causador: estirpes de Staphylococcus aureus produtoras de toxinas esfoliativas:
- Cocos Gram-positivos em cachos
- Coagulase-positivo
- A toxina esfoliativa é produzida em aproximadamente 5% das estirpes de S. aureus.
- Estirpes mais comuns: tipos 55 e 71
- Transmissão: contacto com portador assintomático ou colonizado
- Locais comuns de surtos:
- ICUs
- Creches
- Fatores de risco:
- As crianças são mais vulneráveis devido a:
- Falta de imunidade
- Depuração renal imatura (exotoxina eliminada pelos rins)
- Adultos:
- Imunodeficiência
- Insuficiência renal
- Neoplasias
- Diabetes
- As crianças são mais vulneráveis devido a:
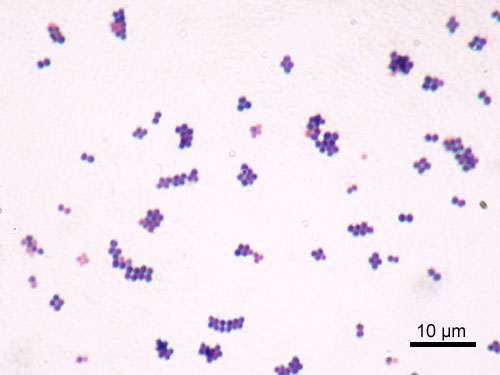
Imagem microscópica de Staphylococcus aureus
Imagem: “Staphylococcus aureus Gram” por Y Tambe. Licença: CC BY-SA 3.0Fisiopatologia
- Começa como uma infeção estafilocócica localizada:
- Feridas na pele
- Conjuntivite
- Faringite
- Pneumonia
- O local primário de infeção não é sempre evidente.
- Staphylococcus produz exotoxina → espalha-se por via hematogénica
- Dois tipos de exotoxinas:
- Toxina esfoliativa A
- Toxina esfoliativa B
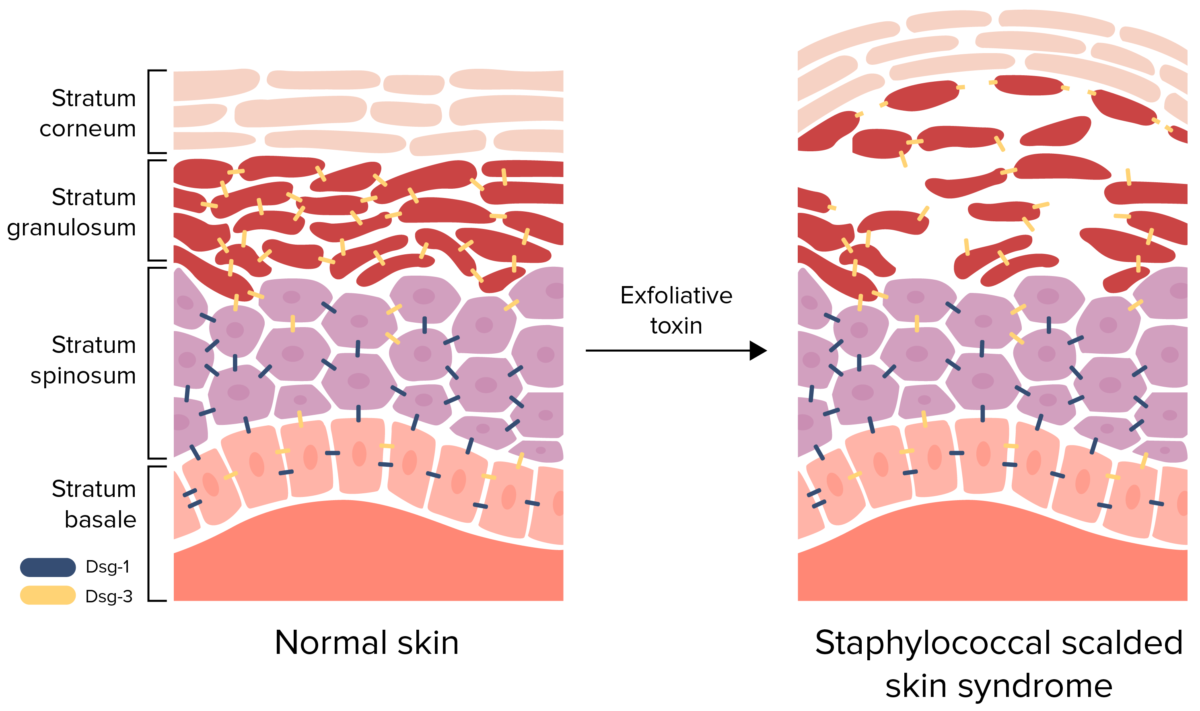
- Função da exotoxina:
- Clivagem do complexo desmogleína (Dsg) 1 no estrato granuloso
- Interrompe a adesão queratinócito-queratinócito
- Causa separação e descolamento da epiderme superficial
- Dois tipos de exotoxinas:
Apresentação Clínica
- Período de incubação: 1-10 dias
- Sintomas prodrómicos:
- Febre
- Irritabilidade
- Mal-estar
- Anorexia
- Locais de infeção primária:
- Lactentes: coto umbilical ou região da fralda
- Crianças mais velhas: rosto
- Frequentemente não evidente
- Manifestações cutâneas:
- Manifestações iniciais:
- Máculas eritematosas na face e superfícies flexoras (por exemplo, axila, pregas inguinais, prega glútea)
- Dor na pele
- O eritema espalha-se difusamente dentro de 24 a 48 horas.
- Assemelha-se a uma queimadura aguda
- Desenvolvem-se bolhas flácidas criando uma aparência enrugada.
- Descamação da pele e erosões em áreas de atrito com pele vermelha e húmida por baixo
- Sinal de Nikolsky positivo: extensão de bolhas na pele ou descamação pela aplicação de pressão
- Fissuras e crostas ao redor da boca, olhos e nariz (chamado “rosto triste da síndrome da pele escaldada”)
- Poupa a mucosa
- A descamação generalizada pode ocorrer dentro de 36 a 72 horas.
- A cura ocorre em 2 semanas.
- Manifestações iniciais:
- A perda da barreira cutânea predispõe os pacientes a:
- Desidratação
- Desequilíbrios eletrolíticos
- Sépsis
- Hipotermia
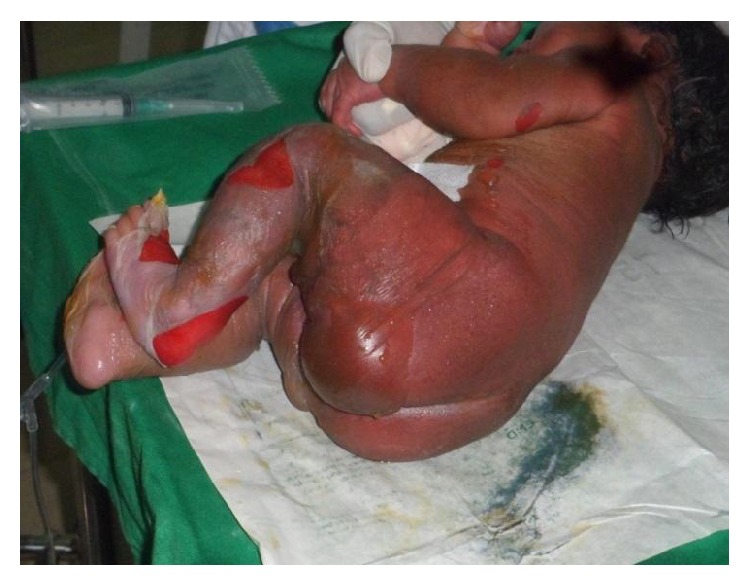
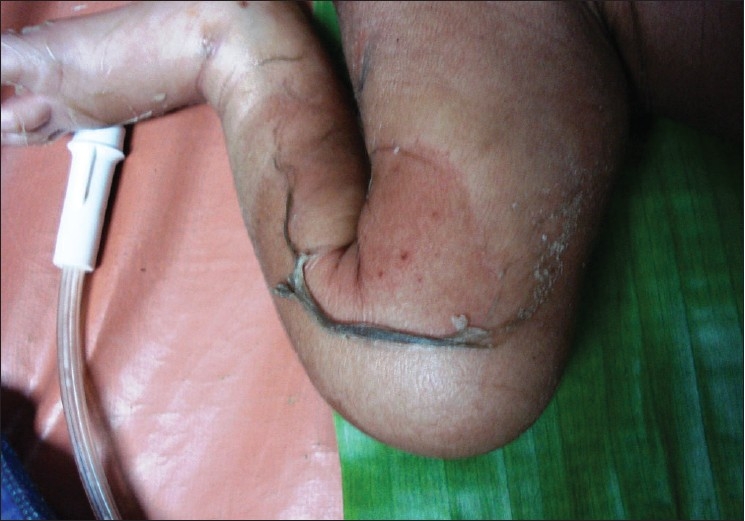

Diagnóstico e Tratamento
Diagnóstico
- Geralmente o diagnóstico é clínico
- Culturas:
- Usadas para confirmação e obtenção de dados de suscetibilidade a antibióticos
- O conteúdo não deve ser retirado de bolhas: O local será estéril, pois a condição é causada por uma toxina.
- Opções:
- Áreas possíveis de infeção primária
- Conjuntiva
- Narinas
- Nasofaringe
- Sangue
- Biópsia:
- Pode ser usada para confirmação se o diagnóstico não for claro.
- Achados:
- Divisão epidérmica superficial
- Não inflamatório
- Estudo analítico:
- Leucocitose
- ↑ VS
- Painel metabólico básico → avaliar a desidratação e desequilíbrios eletrolíticos
- Radiografia de tórax → descartar uma pneumonia estafilocócica como fonte primária da infeção
Tratamento
O tratamento da Síndrome da Pele Escaldada Estafilocócica inclui tratamento agressivo da infeção primária e tratamento de suporte.
- Medidas de suporte:
- Admissão hospitalar:
- Unidade de queimados (se disponível) para casos graves
- Unidade de Cuidados Intensivos
- Hidratação com fluidos IV
- Monitorizar e repor eletrólitos
- Cuidados com feridas e com a pele
- Analgesia
- Admissão hospitalar:
- Antibióticos IV devem ser iniciados na suspeita do diagnóstico:
- Para cobertura de S. aureus sensível à meticilina (MSSA):
- Oxacilina
- Nafcilina
- Cefazolina
- Para cobertura de S. aureus resistente à meticilina (MRSA):
- Vancomicina
- Linezolide
- A clindamicina pode ser adicionada em casos graves:
- Pode ↓ produção de toxinas
- Falta de evidência científica
- Para cobertura de S. aureus sensível à meticilina (MSSA):
Diagnóstico Diferencial
- Síndrome de Stevens-Johnson: uma reação de hipersensibilidade cutânea imunomediada que é comummente desencadeada por fármacos: a síndrome de Stevens-Johnson ocorre num espectro com necrólise epidérmica tóxica e é caracterizada por necrose de queratinócitos e separação da epiderme da derme. Os pacientes apresentarão um pródromo semelhante à gripe, seguido de bolhas cutâneas e descamação. Ao contrário deste síndrome, as mucosas estão envolvidas. O tratamento é amplamente de suporte e é necessária a eliminação do agente causador.
- Impetigo bolhoso: uma infeção superficial da pele causada por Streptococcus ou Staphylococcus: Ao contrário do síndrome da pele escaldada, a exotoxina permanece localizada e não se espalha. O impetigo bolhoso é comummente visto em crianças e manifesta-se com aglomerados de vesículas que aumentam rapidamente e formam bolhas. Após rebentarem as bolhas, as bases expostas ficam cobertas com uma crosta cor de mel. O diagnóstico é clínico, mas as culturas podem ser obtidas das lesões se o paciente não responder à antibioterapia.
- Pênfigo bolhoso: uma doença bolhosa autoimune causada por anticorpos contra hemidesmossomas: os pacientes geralmente são idosos e apresentam lesões pruriginosas, tensas, bolhosas, com as mucosas poupadas. Os triggers incluem fármacos, traumas, doenças da pele e doenças sistémicas. A biópsia com coloração imunofluorescente é usada para o diagnóstico. O tratamento inclui corticóides, imunossupressores e fármacos anti-inflamatórios.
- Pênfigo vulgar: É uma doença autoimune devido a anticorpos contra a desmogleína 1 e 3, causando bolhas intraepidérmicas e erosões da pele e mucosas: Os pacientes terão bolhas cutâneas a aparecer na pele de aparência normal e erosões mucocutâneas dolorosas. O diagnóstico é feito por biópsia com coloração imunofluorescente. A formação de bolhas ocorre mais abaixo na epiderme do que ocorre no síndrome da pele escaldada estafilocócica. O tratamento inclui corticóides, imunossupressores e imunoglobulina IV.
- Dermatite esfoliativa: uma erupção cutânea generalizada, simétrica, eritematosa e descamativa causada por doenças cutâneas subjacentes (psoríase, dermatite atópica), fármacos e malignidade (linfoma): Ao contrário da síndrome da pele escaldada, as bolhas não são tão comuns e o sinal de Nikolsky é negativo. O diagnóstico é clínico e o tratamento concentra-se no tratamento da causa subjacente, na retirada de fármacos implicados e nos cuidados de suporte.
- Síndrome do choque tóxico: uma síndrome sistémica causada por endotoxinas de Staphylococcus ou Streptococcus: os pacientes apresentam febre, choque e disfunção orgânica multissistémica, que não são observadas no Sindrome da pele escaldada. As manifestações cutâneas incluem erupção cutânea eritematosa difusa e descamação. O diagnóstico é baseado nos resultados da hemocultura, na história clínica e no exame físico. O tratamento inclui suporte hemodinâmico, ressuscitação volémica e antibióticos.
| Número | Outros nomes para a doença | Etiologia | Descrição |
|---|---|---|---|
| 1ª doença |
| Morbilivírus do sarampo |
|
| 2ª doença |
| Streptococcus pyogenes |
|
| 3ª doença |
| Vírus da rubéola |
|
| 4ª doença |
| Devido às cepas de Staphylococcus aureus que produzem toxina epidermolítica (esfoliativa) |
|
| 5ª doença | Eritema infecioso | Eritrovírus ou parvovírus B19 (eritroparvovírus 1 de primatas) |
|
| 6ª doença |
| HHV-6B ou HHV-7 |
|
ReReferências:
- Bukowski M, Wladyka B, Dubin G. (2010). Exfoliative toxins of Staphylococcus aureus. Toxins 2(5):1148–1165. https://pubmed.ncbi.nlm.nih.gov/22069631/
- McMahon P. (2020). Staphylococcal scalded skin syndrome. UpToDate. Retrieved February 1, 2021, from: https://www.uptodate.com/contents/staphylococcal-scalded-skin-syndrome
- Arora P, et al. (2011). Staphylococcal scalded skin syndrome in a preterm newborn presenting within first 24 h of life. BMJ Case Rep. https://pubmed.ncbi.nlm.nih.gov/22670002/
- Neubauer HC, et al. (2018). Variation in diagnostic test use and associated outcomes in staphylococcal scalded skin syndrome at children’s hospitals. Hosp Pediatr 8(9), 530–537. https://pubmed.ncbi.nlm.nih.gov/30139766/
- Staiman A, Hsu DY, Silverberg JI. (2018). Epidemiology of staphylococcal scalded skin syndrome in U.S. children. Br J Dermatol 178(3):704–708. https://pubmed.ncbi.nlm.nih.gov/29077993/
- Dhar AD. (2019). Staphylococcal scalded skin syndrome. MSD Manual Professional Version. Retrieved February 8, 2021, from https://www.msdmanuals.com/professional/dermatologic-disorders/bacterial-skin-infections/staphylococcal-scalded-skin-syndrome
- King RW, Carone HL, de Saint Victor PR. (2019). Staphylococcal scalded skin syndrome (SSSS). In Taylor JP III (Ed.). Medscape. Retrieved February 8, 2021, from https://emedicine.medscape.com/article/788199-overview


Comentários
Postar um comentário
Ola deixei seu comentário é super importante para esta evoluindo nosso conteúdo